Processus d'élaboration du GPC INESSS-ONF
Ce projet comprend les activités énumérées ci-dessous. La figure 1 offre une vue d'ensemble du processus d'élaboration du GPC INESSS-ONF, suivie de la description plus détaillée de la démarche en six étapes.
Figure 1 : Production d'un guide de pratique clinique (GPC) en réadaptation pour la clientèle adulte ayant subi un TCCMG
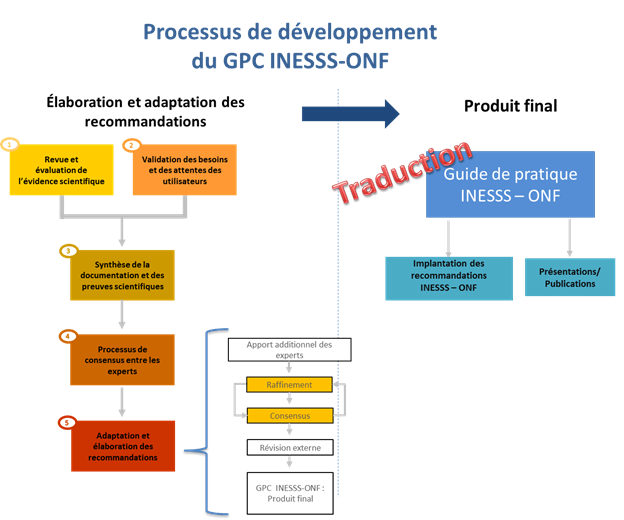
1. Revue et analyse des caractéristiques et de la qualité des GPC existants
Le Guidelines Adaptation Cycle process par Graham & Harrison (2005) a été utilisé pour développer le GPC INESSS-ONF. Comme le suggère ce modèle, l'équipe a premièrement révisé les guides de pratique existants portant sur le TCC afin d'en extraire les recommandations pertinentes qui avaient le potentiel d'être adaptées au contexte canadien. Quatre bases de données ont été consultées (CINAHL, PUBMED, EMBASE and APA Psyc NET), en utilisant uniquement les termes « brain injury » (lésions cérébrales) AND « practice guidelines » (guide de pratique), afin notamment d'exclure tout ce qui toucherait les lésions cérébrales « autres », lesquelles étaient exclues de la présente démarche, et de circonscrire la recherche aux « guides de pratique clinique » proprement dits.
Cette revue de littérature a été réalisée pour trouver les GPC existants publiés en français ou en anglais au cours des 14 dernières années (2000-2014) et qui concernent les TCC modérés ou grave en plus d'aborder la réadaptation multidisciplinaire. Les résultats étaient écartés s'ils :
- Avaient été publiés avant 2000
- S'adressaient uniquement à la clientèle TCC léger
- S'adressaient uniquement au contexte de soins aigus
- S'adressaient uniquement à la clientèle pédiatrique
Les neuf GPC retenus ont été soumis à quatre évaluateurs distincts pour une analyse de leur qualité à l'aide de l'outil « Appraisal of Guidelines for Research and Evaluation II instrument » (AGREE-II?; www.agreetrust.org) qui sert à évaluer le processus d'élaboration et la qualité d'un guide selon les six aspects suivants :
- la portée et l'objectif
- la participation des intervenants
- la rigueur de l'élaboration
- la clarté de la présentation
- l'applicabilité
- l'indépendance éditoriale
Chaque GPC a été examiné indépendamment par quatre évaluateurs à l'aide de l'outil AGREE II (Appraisal of Guidelines for Research and Evaluation II; www.agreecollaboration.org), qui sert à évaluer le processus d'élaboration et la qualité d'un guide selon les six aspects suivants : 1) la portée et l'objectif, 2) la participation des intervenants, 3) la rigueur de l'élaboration, 4) la clarté de la présentation, 5) l'applicabilité et 6) l'indépendance éditoriale. Chaque guide s'est vu attribuer par les experts une note normalisée sur une échelle de 1 à 100. Les notes ont ensuite été colligées puis présentées au panel d'experts durant la conférence de novembre 2014. Un seul GPC existant n'a pas rencontré le seuil de qualité établi à l'issue du processus d'évaluation AGREE et a donc été exclu. Huit GPC qui rencontraient les critères d'inclusion et étaient de qualité suffisante ont donc été retenus pour le processus d'adaptation (Voir le tableau 1).
Table 1: Guides de pratique clinique retenus pour le GPC INESSS-ONF
| AUTEURS | ANNÉE | GUIDE DE PRATIQUE CLINIQUE |
|---|---|---|
| Neurobehavioral Guidelines Working Group (NGWG) (Deborah L. Warden et al.) | 2006 | Guidelines for the Pharmacologic Treatment of Neurobehavioral Sequelae of Traumatic Brain Injury |
| Acquired Brain Injury Knowledge Uptake Strategy (ABIKUS) | 2007 | ABIKUS Evidence Based Recommendations for Rehabilitation of Moderate to Severe Acquired Brain Injury |
| New Zealand Guidelines Group (NZGG) | 2007 | Traumatic Brain Injury: Diagnosis, Acute Management and Rehabilitation |
| American Occupational Therapy Association (AOTA | 2009 | Occupational Therapy Practice Guidelines for Adults with Traumatic Brain Injury |
| Stergiou-Kita, M. (KITA) | 2011 | A Guideline for Vocational Evaluation Following Traumatic Brain Injury: A Systematic and Evidence-based Approach |
| Scottish Intercollegiate Guidelines Network (SIGN) | 2013 | Brain Injury Rehabilitation in Adults |
| Royal College of Physicians (RCP) | 2013 | Prolonged Disorders of Consciousness National Clinical Guidelines |
| INCOG Team (INCOG) | 2014 | INCOG Recommendations for Management of Cognition Following Traumatic Brain Injury |
2. Validation des besoins et attentes des utilisateurs
Une enquête sur les besoins des utilisateurs finaux du GPC a été conçue pour recueillir les commentaires et les préoccupations de ces derniers afin d'orienter la stratégie d'élaboration du guide, en particulier en ce qui a trait à la nature, à la portée et au format du produit final souhaité. Les répondants ont été sondés sur : 1) leurs connaissances et leur utilisation actuelles des GPC, 2) les principaux sujets à aborder et 3) leurs préférences en matière de stratégies de mise en œuvre. Au total, 477 intervenants du domaine de la réadaptation ont répondu à l'enquête. Même si 47 % d'entre eux ont indiqué connaître au moins un GPC pour la réadaptation des personnes ayant subi un TCC et que la plupart d'entre eux avaient une opinion positive ou neutre par rapport à ce type de documents, ils étaient peu nombreux à les utiliser dans le cadre de leur travail. Les principaux sujets à aborder selon les répondants étaient les interventions pour améliorer la fonction cognitive (87 %) et pour gérer les comportements difficiles (87 %); l'intensité et la fréquence des interventions (79 %) ainsi que la participation sociale et la vie communautaire (68 %). La formation, l'utilisation du GPC par les membres de l'équipe et le fait de consacrer du temps à la lecture et à la compréhension du GPC comptaient parmi les stratégies les plus populaires pour en faciliter l'implantation. Les résultats de l'enquête sur les besoins et les attentes des utilisateurs finaux ont été utilisés dans le cadre du processus d'adaptation des GPC.
3. Synthèse de toute la documentation et des données probantes existantes
La stratégie d'élaboration du GPC est fondée sur l'identification et l'adaptation des recommandations de haute qualité publiées, en vigueur, et étant les plus pertinentes sur le plan clinique en ce qui a trait à la réadaptation des TCC, au Canada. Une grille de recommandations a été conçue dans le but de comparer les recommandations et leurs niveaux de preuve, issus des lignes directrices existantes. Des « énoncés de preuve » tirés de l'outil Evidence-Based Reviews of Moderate to Severe Acquired Brain Injury (ou, ERABI, disponible à : https://erabi.ca/) ont été ajoutés à la grille de synthèse afin de permettre la rédaction de recommandations a novo lorsqu'il n'en n'existe pas ou que celles en place ne suffisent pas. Tout ce matériel a été regroupé par sujet clinique et a été fourni au panel d'experts, à la conférence de consensus qui s'est tenue en novembre 2014.
4. Coordination d'une démarche consensuelle entre les experts
Une conférence de consensus de deux jours s'est déroulée à Montréal, les 27 et 28 novembre 2014 afin que soit élaboré le guide de pratique clinique pour la réadaptation de la clientèle adulte ayant subi un TCC modéré ou grave. En tout, 60 participants de l'Ontario et du Québec ont mis en commun leurs diverses expertises dans les domaines de la pratique clinique, de la recherche, des politiques, de la prise de décision, de la consommation et de l'application des connaissances.
Les objectifs de la conférence étaient les suivants :
- examiner les résultats de l'évaluation de la qualité des guides de pratique clinique déjà publiés dans le domaine de la réadaptation des TCC;
- examiner les données probantes associées aux traitements selon le point de vue des experts et à l'aide de l'outil ERABI (Evidence-Based Review of Acquired Brain Injury) de Teasell et ses collaborateurs;
- formuler des recommandations fondées sur des données probantes qui pourraient être intégrées aux programmes de réadaptation des TCC au Québec et en Ontario au cours de la phase suivante du projet;
- établir une liste d'indicateurs de performance potentiels qui serviraient à évaluer la pratique par rapport aux recommandations.
Le travail s'est déroulé sous deux grands thèmes, soit l'organisation des services de réadaptation et la réadaptation de déficiences cérébrales spécifiques. Les membres du panel d'experts ont été assignés à des groupes de travail pour aborder les différents sujets découlant de ces thèmes. Chaque groupe a rempli une feuille de travail sur les recommandations en lien avec les sujets à l'étude. Les recommandations ont été soit adoptées telles quelles, soit révisées ou reformulées en fonction des données probantes ou du contexte actuel. De nouvelles recommandations fondées sur la recherche et l'expertise clinique ont également été rédigées de façon consensuelle.
5. Adaptation des recommandations et préparation du guide de pratique
Après la conférenceLes feuilles de travail remplies par chaque groupe ont été recueillies et transcrites. Les membres de chacun des groupes ont ensuite reçu des directives précises quant aux recommandations : on leur a demandé de formuler des commentaires, de proposer des indicateurs et de fournir des ressources. D'autres groupes de travail ont été mis sur pied pour formuler des recommandations sur la « neuropharmacologie » et la « durée du séjour et l'intensité des services ».
Tours de vote pour finaliser la liste de recommandationsLe comité du projet a par la suite rassemblé, adapté et peaufiné toutes les recommandations, proposé des modifications et abordé tous les commentaires et les préoccupations soulevés durant la conférence et après celle-ci par les groupes de travail. Les membres du panel d'experts se sont prononcés individuellement dans un sondage en ligne sur les recommandations les plus importantes et les plus pertinentes. Le sondage s'est déroulé en deux temps. Au premier tour, on a questionné les participants quant aux recommandations à inclure dans le Guide de pratique clinique INESSS-ONF; au deuxième, on leur a demandé d'indiquer les recommandations clés parmi celles suggérées. Les réponses obtenues au premier tour ont été résumées et ont servi de point de départ pour le deuxième tour. Les recommandations écartées par plus de 20 % des membres du panel au premier tour ont fait l'objet d'une autre vérification, dont l'issue a déterminé si elles devaient être exclues ou non. Les recommandations restantes ont été rassemblées pour le deuxième tour. Une fois le vote terminé, l'Équipe de développement du guide de pratique a peaufiné la liste de recommandations avant de la transmettre au panel pour une dernière vérification.
Liste finale des recommendationsAprès le vote, les 266 recommandations incluses dans le GPC avaient toutes reçu l'approbation d'au moins 80 % des membres du panel d'experts. La liste de recommandations finale est divisée en deux grandes sections : la première, « Composantes d'un continuum optimal de réadaptation à la suite d'un TCC », compte 71 recommandations (35 nouvelles, 36 existantes), tandis que la deuxième, « Évaluation et réadaptation des séquelles du TCC », en comprend 195 (91 nouvelles, 104 existantes). En tout, 126 nouvelles recommandations ont été formulées, ce qui vient confirmer la pertinence d'élaborer un nouveau GPC adapté aux besoins et au contexte du Québec et de l'Ontario dans le but d'orienter et de normaliser la pratique et d'émettre des recommandations pratiques et réalistes.
Classification des recommendationsLes experts ont jugé certaines recommandations prioritaires ou fondamentales; celles-ci ont donc été mises en évidence dans le GPC. Des 266 recommandations, 104 ont été jugées PRIORITAIRES, et 11 ont été jugées FONDAMENTALES. Les recommandations fondamentales englobent les éléments dont la mise en œuvre dans les milieux et les programmes (offrant des services de réadaptation) est nécessaire au bon fonctionnement du reste du système. Elles s'adressent principalement aux gestionnaires de programme et à leurs supérieurs puisqu'elles portent sur les conditions entourant la prestation optimale de services de réadaptation. Les recommandations prioritaires englobent quant à elles les processus et les pratiques cliniques qu'on juge comme les plus importants à mettre en œuvre et à surveiller au fil de la réadaptation des personnes ayant subi un TCC. Il s'agit des pratiques les plus susceptibles d'entraîner des résultats positifs pour les patients. L'Équipe d'élaboration du guide de pratique est convaincue qu'il sera difficile de mettre en œuvre les recommandations prioritaires sans d'abord mettre en place les recommandations fondamentales.
Une recommandation PRIORITAIRE répond aux critères suivants :
- Elle porte sur un processus ou une pratique clinique jugés importants par les utilisateurs ciblés du GPC à l'étape de l'enquête; et/ou
- Elle est appuyée par de solides données probantes; et/ou
- Elle a été classée par le panel d'experts comme l'une des principales recommandations à mettre en œuvre concernant un sujet précis;
- Sa mise en œuvre est jugée importante et réaliste par l'équipe de développement (Comité scientifique) qui participe à l'organisation et à la prestation de services aux personnes ayant subi un TCC au Québec et en Ontario et qui en surveille la qualité.
L'équipe de projet et les animateurs de la conférence ont rédigé le texte complémentaire qui accompagne les recommandations. Celui-ci comprend une brève justification des recommandations, les implications pour le système de santé, les indicateurs clés de structure et de processus, des outils et des ressources et le résumé des données probantes pour chaque section.
Indicateurs clésLes membres du panel d'experts ont proposé un ensemble initial d'indicateurs pendant la conférence de consensus. Ceux-ci ont été complétés et peaufinés afin de refléter les éléments les plus significatifs compris dans les recommandations, et une attention spéciale a été portée à ceux qui pourraient apporter des changements aux pratiques des cliniciens ou des gestionnaires. Le Comité scientifique a désigné des indicateurs clés à partir de cet ensemble d'indicateurs, à l'issue d'un vote. Pour chaque section du GPC, les membres ont été invités à cibler et à classer les cinq meilleurs indicateurs, soit en sélectionnant parmi les indicateurs proposés, ou en en suggérant de nouveaux. Par la suite, une analyse des valeurs moyennes a été réalisée et a permis l'identification des indicateurs les plus importants à présenter dans chaque section du guide de pratique.
Traduction des recommandations et texte complémentaire en françaisLa traduction a été effectuée une fois la rédaction anglaise des recommandations terminée. Toutes les 266 recommandations ont été traduites et revues par des membres francophones du panel d'experts. Les difficultés éprouvées lors de la traduction de certains termes ont été soulignées et résolues de façon à conserver l'objet de la recommandation initiale. Les membres francophones du panel ont ensuite revu les recommandations afin de veiller à ce que la signification et les aspects clés soient maintenus. Dans certains cas, la traduction a mis en lumière une formulation anglaise trop compliquée ou floue, ce qui a donné lieu à des clarifications additionnelles. Le texte complémentaire de chaque section (justification, implications pour le système, indicateurs clés, outils et ressources et résumé des données probantes) a aussi été traduit en français, suivant sa vérification.
Révision externeUne ébauche du guide de pratique a été transmise aux experts du domaine reconnus mondialement et aux intervenants qui n'ont pas pris part à son processus d'élaboration. Un des experts internationaux était francophone et a révisé la version française des recommandations. Les réviseurs externes ont été sollicités pour formuler leurs commentaires sur la validité et la pertinence du GPC. Leur rétroaction a été intégrée dans la version définitive du GPC.
6. Mise en œuvre du GPC dans un contexte clinique
L'ONF et l'INESSS ont toutes deux formé un Comité consultatif pour l'implantation du GPC afin de donner des indications et des avis sur les éléments et enjeux à considérer dans le processus d'implantation du guide dans leur province respective. Une consultation a été menée dans les programmes cliniques TCC des deux provinces afin d'évaluer les différences entre les pratiques actuellement en vigueur et les recommandations proposées dans le GPC ainsi que de déterminer quelles recommandations devraient être mises en œuvre en priorité, le niveau de faisabilité et les principales difficultés à considérer. Une stratégie détaillée sera élaborée à l'automne 2016, de concert avec les intervenants concernés.